|
La valvulopatia aortica nell’Anziano e nel grande Anziano: problematiche cardiochirurgiche
Antonio Panza, Paolo Masiello, Generoso Mastrogiovanni, Antonio Longobardi, Antonella Villano, Giuseppe Di Benedetto S.C. di Cardiochirurgia, A.O.U. San Giovanni di Dio e Ruggi d’Aragona, Salerno
Chirurgia valvolare aortica La chirurgia valvolare aortica isolata, oggi, è gravata da un rischio operatorio estremamente ridotto. Secondo il registro dell’American Society of ThoracicSurgeons (STS), la chirurgia valvolare aortica isolata ha una mortalità ospedaliera del 3-4% (che si riduceva a meno dell’1-2% nei centri con maggiore esperienza), ed un rischio di danno neurologico permanente dell’1.5-1.8%. La corretta selezione del “candidato a chirurgia”, tuttavia, continua ad essere il momento critico sul qualecardiologi e cardiochirurghi sono chiamati quotidianamente a confrontarsi, ed è quello da cui dipende il raggiungimento del difficile equilibrio tra la scelta terapeutica più adatta per il singolo paziente e l’attento, razionale utilizzo delle risorse disponibili. La stenosi valvolare aortica è definita severa con i seguenti parametri ecocardiografici:
In tutti i pazienti con stenosi valvolare aortica sintomatici, l’indicazione chirurgica è certa.
Nei pazienti asintomatici l’indicazione è certa nei seguenti casi:
Mentre è ragionevole nei seguenti casi:
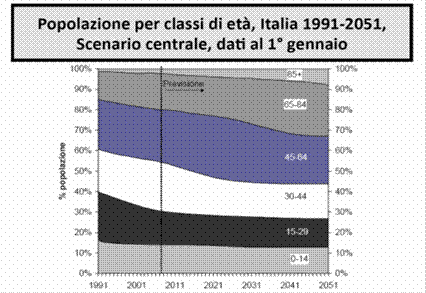
La chirurgia della valvola aortica nell’anziano Nel corso degli ultimi decenni l’aspettativa di vita della popolazione anziana è andata progressivamente aumentando in misura significativa sia negli uomini che nelle donne. Le proiezioni Istat prevedono che le persone di età > 65 anni passeranno dal 40% al 55% dal 1990 al 2050, e dal 2% al 5% nella fascia di età > 85 anni, rispettivamente.
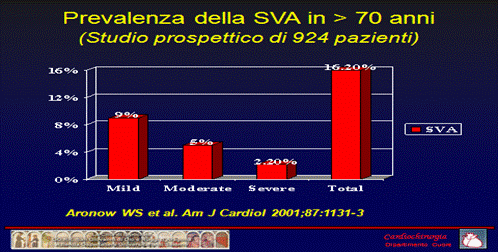
Tuttavia, l’aspettativa di vita di coloro che hanno raggiunto la cosiddetta “terza età” continua ad essere gravata da numerose patologie tipiche dell’età geriatrica. La valvulopatia aortica è una delle patologie di più comune riscontro in età avanzata e costituisce una causa frequente di mortalità e morbilità. La sua prevalenza negli ultrasettantenni è di entità moderata nel 5% della popolazione e severa nel 2.2%.
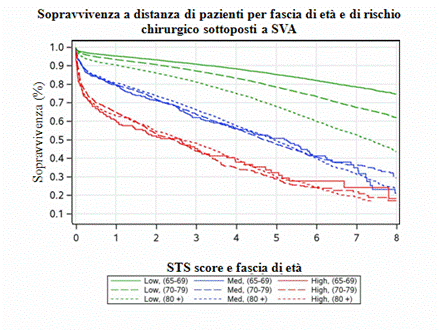
La drammaticità della storia naturale della patologia aortica sintomatica, associata ai progressi compiuti nel trattamento chirurgico della stessa, giustificano il numero crescente di pazienti ultrasettantenni che viene oggi riferito per eventuale intervento di sostituzione valvolare aortica. Numerosi studi riportano una mortalità per interventi di sostituzione valvolare aortica nella terza età compresa tra il 2 ed il 10%, una sopravvivenza attuariale a 5 anni del 70-80% ed un importante miglioramento sintomatologico e della qualità di vita in oltre il 90% dei pazienti sopravvissuti all’intervento. Indubbiamente, il rischio chirurgico risulta essere, entro certi limiti, proporzionale all’età del paziente. Secondo quanto riportato dall’STS Database, la mortalità ospedaliera dopo sostituzione valvolare aortica isolata è pari al 3.2% per età > 69 anni, al 5.3% tra i 70 e 79 anni ed all’8.5% tra gli 80 ed 89 anni. Nel porre indicazione all’intervento di sostituzione valvolare aortica nella terza età, il rapporto rischio-beneficio deve essere valutato con estrema accuratezza. Le condizioni generali del paziente, la presenza e severità di eventuali co-patologie ed il grado di “riserva d’organo residua” dovrebbero essere oggetto di particolare attenzione nel corso del delicato processo di “decision-making”. A tal proposito, dal momento che la riserva d’organo negli anziani è spesso prossima ai suoi limiti funzionali, ogni atto chirurgico che non sia strettamente necessario e che potrebbe soltanto aumentare il rischio di complicanze postoperatorie, dovrebbe essere consapevolmente omesso. Infatti un ottuagenario con un basso rischio operatorio secondo la determinazione dello STS score ha una sopravvivenza a 30 giorni del 96,7% ed ad un anno del 90,5%, mentre passa al 83,9% e 62,9% se con rischio elevato, rispettivamente.
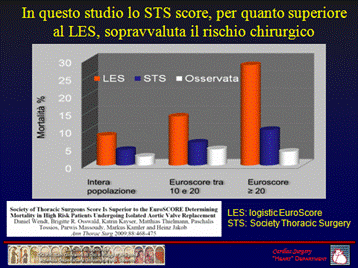
Quindi, è cruciale identificare il rischio chirurgico, soprattutto nel paziente anziano. Tuttavia, i diversi sistemi di calcolo del rischio chirurgico non sono così sensibili nel paziente valvolare anziano. In particolare, l’EuroScore logistico creato per la stratificazione del paziente coronarico sopravvaluta di almeno di 2.5 volte il reale rischio chirurgico del paziente da sottoporre a chirurgia valvolare aortica. Ma anche il STS score americano, anche se più performante, tuttavia sovrastima il rischio chirurgico.
Quel che sembra influenzare il rischio chirurgico, oltre ai canonici parametri presi in considerazione dalle tabelle di calcolo usuali (EroScore e STS score), ovvero la presenza di comorbidità (IRC, FE, deficit neurologici, etc.) è la valutazione della fragilità dell’ammalato. Con tale termine si cerca di definire non solo una ridotta riserva funzionale a carico dei vari organi, ma anche un loro più o meno evidente declino, che di fatto aumenti il rischio chirurgico, piuttosto che la presenza di documentate patologie d’organo. L’indice di Katz è uno dei test che identifica la fragilità dell’anziano. Si basa sulla valutazione dell’espletamento autonomo delle attività di vita quotidianaquali: alimentarsi, lavarsi, vestirsi, controllo degli sfinteri, camminare, etc. (ADL: Activities of Daily Living). L’età di per sé, pur essendo un fattore che aumenta rischio chirurgico, non lo rende mai di per sé proibitivo. Non esiste un limite di età che identifichi i pazienti come inoperabili. Pertanto, le diverse opzioni terapeutiche sostitutive, ovvero la chirurgica valvolare tradizionale e la TAVI vanno considerate alla luce della nostra capacità predittiva del rischio chirurgico globale, nel quale la valutazione della fragilità dell’ammalato deve associarsi a quella delle comorbidità presenti.
|