|
La endocardite nell’anziano e nel grande anziano: problematiche cardiochirurgiche
Paolo Masiello, Generoso Mastrogiovanni, Antonio Panza, Antonio Longobardi, Severino Iesu e Giuseppe Di Benedetto Struttura Complessa di Cardiochirurgia, A.O.U. San Giovanni di Dio e Ruggi D’Aragona - Salerno
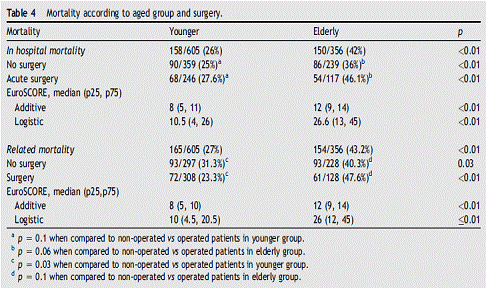
INTRODUZIONE L’endocardite infettiva (EI) è una patologia in continuo incremento nei paesi sviluppati, con significative variazioni delle sue caratteristiche epidemiologiche negli ultimi anni. Nonostante i notevoli progressi in diagnosi e trattamento la mortalità rimane elevata, in particolare nei pazienti definiti “anziani”. In questo studio abbiamo definito i pazienti anziani utilizzando le indicazioni correnti: Età > 65 anni: paziente anziano Età >75 anni ed < 85 anni: anziano fragile Età > 85anni: grande anziano In questi pazienti, che rappresentano il 19% della popolazione totale (ISTAT 2008), il rischio di contrarre endocardite è di 4,6 volte maggiore che nella normale popolazione ed è in incremento negli ultimi anni. In tempi recenti numerosi studi hanno evidenziato le caratteristiche delle EI in questi pazienti. I fattori predisponenti sono vari alterazioni dell’apparato immunitario maggior frequenza di patologie valvolari degenerative non diagnosticate incremento di procedure invasive incremento di impianti protesici maggiore frequenza di ospedalizzazione. Questi fattori influenzano negativamente anche la prognosi. Nell’ EuropeanHeartSurvey il 26% dei casi di endocardite si verificavano in anziani (> 70 anni) e nel French Survey il 33% dei casi occorrevano in pazienti con età > di 67 anni. Ancora, in numerosi studi, l’incidenza di endocardite batterica raggiunge il suo picco tra 70 ed 80 anni di età. L’endocardite nell’anziano è associata ad una maggiore mortalità ed una più elevata frequenza di complicanze. L’insorgenza è in genere insidiosa con sintomi spesso meno severi a dispetto di agenti patogeni spesso più aggressivi. In particolare in questi pazienti la presentazione avviene con sintomi atipici quali malessere, anoressia, perdita di peso.Caratteristicamente la frequenza di episodi embolici è minore rispetto al resto della popolazione.Per queste ragioni la diagnosi è spesso tardiva e la mortalità, nonostante i progressi nella diagnosi e trattamento, rimane elevata. L’età è stata identificata in numerosi studi come fattore prognostico indipendente di mortalità. CAUSE La valvulopatia reumatica è sempre meno coinvolta come fattore predisponente mentre lo è sempre di più la calcificazione dell’annulus, peculiare nell’anziano, che si associa spesso a rigurgito valvolare e fibrillazione atriale. Nell’anziano i batteri più comunemente coinvolti sono quelli del tratto gastrointestinale, molto frequente lo streptococcusbovis e gli enterococchi, e quelli del tratto genito-urinario a causa di manovre chirurgiche dovute ad iperplasia o neoplasia prostatica. Anche la endocardite su protesi è più frequente dato l’incremento della frequenza degli impianti con l’età. DIAGNOSI La diagnosi è basata sui criteri di Duke-St Thomas: - Emocolture positive - Nuovo soffio cardiaco - Ecocardiografia - Patologie cardiache predisponenti - Febbre - Fenomeni immunologici - Fenomeni vascolari - Sierologia positiva - Markers infiammatori positivi - Splenomegalia, ematuria, rashes, emorragie Negli anziani la sintomatologia può essere insidiosa ed i criteri di Duke addirittura assenti. La febbre è meno comune mentre è più frequente l’anemia. Tuttavia in caso di segni settici senza evidenza di localizzazione, un endocardite batterica deve sempre essere sospettata nell’anziano. Particolare “subset” di endocardite infettiva è quella con emocolture negative, particolarmente comune nell’anziano. Uno studio italiano riporta con colture negative il 25% delle endocarditi dell’anziano. Questo è dovuto a 3 cause: - Trattamento antibiotico precoce - Inadeguate tecniche batteriologiche - Batteri poco evidenziabili o funghi In questi casi però la prognosi non differisce significativamente da quella delle endocarditi con identificazione del germe. L’ecocardiografia, transtoracica e transesofagea, è la metodica di scelta per la diagnosi ed il management. Tuttavia è stata riportata una minore sensibilità della trans toracica nell’evidenziare le vegetazioni, pertanto la transesofagea è preferibile in questi pazienti perché più sensibile e specifica. E’ stato riportato un incremento della capacità diagnostica del 45% con la metodica trans esofagea rispetto alla trans toracica. MANAGEMENT Il trattamento delle EI dipende dalla ottimale cooperazione tra cardiologo, geriatra, infettivologo e cardiochirurgo. Il monitoraggio continuo del paziente consente il giusto intervento nel momento appropriato. La terapia antibiotica endovenosa mirata per 4-6 settimane è indicata per l’eradicazione dell’infezione. L’indicazione chirurgica prima del trattamento radicale dell’EI è essenzialmente rappresentata da tre casi: - Scompenso cardiaco - Infezione intrattabile - Prevenzione delle embolie Nelle endocarditi precoci su protesi è indicata la rimozione della protesi stessa in tempi rapidi mentre in quelle tardive viene effettuata dopo il termine della terapia medica. La chirurgia dovrebbe essere effettuata prima del danneggiamento tissutale; un ritardo nell’indicazione chirurgica è spesso associato ad una peggiore prognosi. INDICAZIONE E PROBLEMATICHE CARDIOCHIRURGICHE L’endocardite infettiva che necessita un intervento cardiochirurgico è, fortunatamente, una patologia che si verifica con frequenza relativamente bassa. Nella nostra esperienza i pazienti operati a seguito di EI accontano a circa l’1 % del totale degli interventi cardiochirurgici. Pertanto questa patologia in sottogruppi di pazienti anziani è riportata solo da pochi e recenti studi, spesso multicentrici. Alcuni di questi hanno riportato un incremento di mortalità ed un uso limitato della chirurgia in pazienti anziani, non chiaramente confermato da altri. In altri la localizzazione, l’eziologia microbiologica e le difficoltà diagnostiche sembrano giocare un ruolo più importante nell’insorgenza delle complicanza, necessità di chirurgia ed outcome finale rispetto all’età. La chirurgia è fondamentale nel trattamento delle EI ma in letteratura non si evidenziano chiaramente i benefici né sono chiari i vantaggi nel limitarne l’uso negli anziani. Alcuni interessanti lavori sono stati recentemente pubblicati e riportano un numero elevato di casi trattati.Ramirez-Duque et al. in un interessante studio multicentrico con un elevato numero di pazienti, hanno evidenziato come l’incremento dell’età è associato ad una significativamente maggiore mortalità accompagnato da una tendenza a ridurre l’usodella chirurgia questi pazienti. L’espressività clinica non era diversa dal gruppo dei pazienti giovani ad eccezione di una maggiore frequenza di insufficienza renale e ridotta incidenza di eventi embolici nel gruppo dei pazienti anziani. La mortalità era significativamente più alta nel gruppo anziani (43,2 vs 27%, p<0,01) che venivano però sottoposti ad un significativo minor numero di procedure. Se confrontato in comparazione alla terapia medica la chirurgia mostrava minore mortalità nel gruppo giovani rispetto agli anziani ma nel gruppo anziani non vi era differenza significativa tra il trattamento medico e chirurgico (47,6 vs 40,3%, p=0,1). La tabella 4 del suddetto lavoro è altamente esplicativa riguardo al rapporto mortalità-età.
Ramirez-Duque N et al. Surgical treatment for infective endocarditis in elderly patients.Journal of Infection (2001) - 63;131-8 Di Salvo et al. Riportano, nei pazienti operati, una mortalità significativamente più elevata nel gruppo dei pazienti anziani evidenziando in analisi multivariata i fattori di rischio principali come età, presenza di protesi ed embolia cerebrale. Interessante notare come la chirurgia era associata a minore mortalità ospedaliera versus terapia medica e soprattutto che la mortalità tra i pazienti operati era simile nei due gruppi. Lo studio condotto su un cospicuo numero di pazienti conclude che, sebbene l’EI abbia caratteristiche peculiari negli anziani, questi possono essere trattati chirurgicamente con mortalità simile al gruppo dei giovani. Selto-Suty et al., Netzer et al., hanno riportato una più elevata mortalità in pazienti anziani mentre ciò non è evidente negli studi di Gagliardi et al., e Werner et al.. Molte sono le differenze in questi lavori ed in particolare il numero dei pazienti è spesso basso. Durante-Mangoni et al., in un recente studio su un elevato numero di pazienti divisi in gruppi di giovani (<65 anni) ed anziani (> 65 anni) hanno concluso che l’età avanzata rappresenta il maggior determinante delle caratteristiche cliniche dell’EI con una ridotta frequenza di trattamento chirurgico e maggiore mortalità nei pazienti progressivamente più anziani nonostante in questi ultimi l’EI si presenti con un minor tasso di complicanze maggiori (in particolare stroke ed embolia periferica). La mortalità nel gruppo anziani è del 25% e si mantiene elevata anche nei sottogruppi. In questo lavoro non viene riportata una comparazione tra l’outcome esclusivamente chirurgico tra i due gruppi.
Nella nostra esperienza ventennale abbiamo operato 143 casi di endocardite batterica, circa l’1% della nostra attività globale, costituenti il 40% delle endocarditi trattate dalla nostra struttura ospedaliera. In 99 casi si trattava di EI su valvola nativa ed in 44 di valvola o struttura protesica. La mortalità globale era di 19 pazienti pari al 13,2% (6% su nativa, 30% su protesica). La età media era di 51 anni (7-77). Solo 22 pazienti rientravano nella categoria degli anziani (>65 anni) e nessuno in quella dei grandi anziani. Nella nostra esperienza non erano evidenziabili differenze statisticamente significative in termini di mortalità tra i pazienti anziani ed i pazienti giovani nei pazienti operati per endocardite su valvola nativa. I fattori di rischio identificati con analisi multivariata per complicanze maggiori, inclusa la mortalità, erano: Urgenza Chirurgica Classe NYHA avanzata Endocardite attiva Ciò era confermato anche per le endocarditi protesiche dove la mortalità nei pazienti anziani era, sebbene non statisticamente significativa, addirittura inferiore in confronto al gruppo dei pazienti giovani. Anche in questo caso urgenza chirurgica ed endocardite attiva costituivano fattori di rischio maggiori. CONCLUSIONI In conclusione l’endocardite infettiva è una patologia sempre più diffusa. I progressi diagnostici ne rendono più facile la diagnosi mentre l’aumento dell’età media ne incrementa la frequenza e la atipicità. La patologia è in notevole aumento nei pazienti “anziani”, nei quali assume caratteristiche peculiari, sia per la crescita dell’aspettativa di vita sia per le patologie predisponenti da cui questi pazienti spesso sono affetti. Dall’analisi della letteratura sembra ormai evidente che l’età avanzata costituisca un fattore di rischio indipendente sia per la terapia medica che per quella chirurgica. Al contrario i risultati della chirurgia non sembrano essere peggiori in questi pazienti. L’endocardite infettiva nei pazienti anziani deve essere trattata con particolare attenzione, non negando l’opzione chirurgica, ove possibile per condizioni generali, ma riducendone i fattori di rischio principali che sono essenzialmente rappresentati da una endocardite ancora attiva e dalla urgenza chirurgica.
BIBLIOGRAFIA
1. Cabell CH, Abrutyn E Progress toward a global understanding of infective endocarditis: early lessons from the International Collaboration on Endocarditis investigation. Infect Dis Clin North Am 2002;16 (2) 255- 272 2. Dhawan VK Infective endocarditis in elderly patients. Clin Infect Dis 2002;34 (6) 806- 812 3. Di Salvo G, Thuny F, Rosemberg V, Pergola V, Belliard O, DerumeauxG,etal. Endocarditis in theelderly: clinicalechocardiographic, and prognostic features. Eur Heart J 2003;24:1576e83 4. Durante-Mangoni E, Bradley S, Selton-Suty C, Tripodi MF, Barsic B, Bouza E, et al for the International Collaboration on Endocarditis Prospective Cohort Study Group. Current features of infective endocarditis in elderly patients. Results of the international collaboration on endocarditis prospective cohort study. Arch Intern Med 2008;168:2095e103 5. Gagliardi JP, Nettles RE, McCarty DE, Saners LL, Corey GR, Sexton DJ. Native valve infective endocarditis in elderly and younger patients: comparison of clinical features and outcomes with use of the Duke criteria and the Duke endocarditis database. Clin Infect Dis 1998;26:1165e8. 6. Hoen B, Alla F, Selton-Suty C et al. Association pour l’Etude et la Prévention de l’EndocarditeInfectieuse (AEPEI) Study Group, Changing profile of infective endocarditis: results of a 1-year survey in France. JAMA 2002;288 (1) 75- 81 7. Iung, B., Baron, G., Butchart, E.G., Delahaye, F., Gohlke-Barwolf, C., Levang, O.W.,Tornos, P., Vanoverschelde, J.L., Vermeer, F., Boersma, E., Ravaud, P., Vahanian, A. (2003). “A prospective survey of patients with valvular heart disease in Europe: the Euro Heart Survey on Valvular Heart Disease. Eur Heart J; 24: 1231- 1243. 8. Moreillon P, Que YA. Infective endocarditis. Lancet 2004;363 (9403) 139- 149 9. Netzer R, Zollinger E, Seiler C, Cerny A. Native valve endocarditisin elderly and younger adult patients: comparison of clinical features an outcomes with use of the Duke criteria. Clin Infect Dis 1999;28:933e5. 10. Ramirez-Duque N, Garcia-Cabrera E, Ivanova-Georgieva R et al. Surgical treatment for infective endocarditis in elderly patiens. J Infect 2011 Aug:63(2):131-8 11. Selton-Suty CHoen BGrentzinger A et al. Clinical and bacteriological characteristics of infective endocarditis in the elderly. Heart 1997;77 (3) 260- 263 12. Vahanian A. The growing burden of infective endocarditis in the elderly. Eur Heart J 2003;24 (17) 1539- 1540
13.
Werner GSSchulz RFuchs JB et al. Infective
endocarditis in the elderly in the era of transesophageal
echocardiography: clinical features and prognosis compared with
younger patients. Am J Med 1996;100 (1) 90- 97
|