|
Il ritardo evitabile : l’esperienza del Registro R.O.S.A.
Aloia Antonio, Maria Maddalena Materazzo, Igino Oppo, Filippo Gatto, Genny Rinaldi, Pasquale Sarnicola, Dimitris Christodoulakis , Rosa Penna, Giovanni Gregorio Dipartimento Cardiovascolare exASL SA3 ASL SALERNO
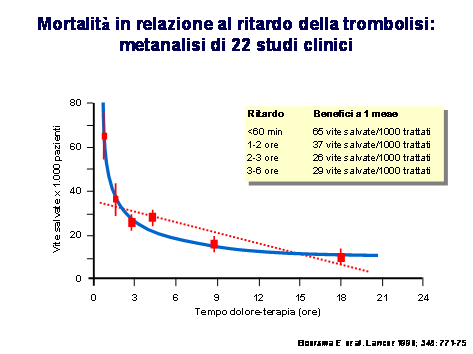
Le malattie cardiovascolari costituiscono la più importante causa di morte nei Paesi industrializzati. Il numero di persone colpite da infarto miocardico acuto in Italia è attualmente stimato intorno a a 120.000/anno. Di questi solo 90.000 raggiungono vivi l’ospedale, mentre 30.000 sono i decessi dovuti a mancanza di tempestività nel soccorso oppure “morti improvvise”. Dei casi ospedalizzati, il 60% circa vengono ricoverati in UTIC, mentre il 40% afferiscono in altri reparti. I progressi realizzati negli ultimi anni nella diagnosi e nel trattamento delle Sindromi Coronariche Acute hanno determinato una sensibile e progressiva e riduzione della mortalità intraospedaliera. Il periodo di tempo più critico nell’infarto miocardico acuto è la sua fase precoce: come emerge dal registro MONICA di Augsburg, esperienza rappresentativa della realtà europea, il 28% dei decessi dei pazienti colpiti da IMA si verifica nel corso della prima ora, il 40% nelle prime 4 ore e il 51% nel corso del primo giorno. Il 60% dei decessi in prima giornata avviene fuori dell’ospedale, il 40% dopo il ricovero in ospedale. Negli ultimi anni presso la comunità cardiologica molto vivace è il dibattito su quale sia la migliore strategia riperfusiva da attuare nei pazienti colpiti da infarto miocardio acuto (IMA). Indipendentemente dalla modalità di intervento praticata, trombolisi farmacologica o angioplastica, vi è però pieno accordo sulla necessità di ristabilire la ricanalizzazione coronaria il più tempestivamente possibile. E’ infatti ampiamente dimostrato che la prognosi dell’IMA è tanto migliore quanto più rapidamente viene ristabilita la completa pervietà dell’arteria responsabile dell’infarto e del suo microcircolo, in quanto l’estensione del danno miocardio dipende dal tempo totale di ischemia. I vantaggi più significativi in termini di sopravvivenza e di salvataggio miocardio si ottengono quando il trattamento riperfusivo viene effettuato entro la prima ora dalla comparsa dei sintomi di IMA (la cosiddetta “golden hour”) e i benefici rimangono ancora importanti se la ricanalizzazione avviene entro la seconda ora, ma poi si riducono in maniera lineare con il passare del tempo (figura 1).
Figura 1
Dunque la riduzione del tempo che intercorre tra l’esordio dei sintomi dell’infarto miocardio acuto e la ricanalizzazione coronarica è di importanza determinante per contenere le dimensioni dell’area miocardica esposta all’ischemia-necrosi e quindi salvare il muscolo cardiaco, preservare la funzione ventricolare sinistra e migliorare la prognosi del paziente in termini di quantità e qualità di vita. Il “Tempo è muscolo” che si perde, il “Tempo è trombo” che avanza Da tutti i grandi trials emerge come elemento sempre più determinante della prognosi delle sindromi coronariche acute la precocità del soccorso e dell’intervento medico; ne consegue che, in aggiunta all’ottimizzazione della terapia, gli ulteriori progressi nel salvare il miocardio ischemico possono essere ottenuti principalmente riducendo il tempo intercorso dall’inizio dei sintomi all’inizio della riperfusione coronarica.
Finalmente negli ultimi tempi sta rapidamente crescendo in tutti
i paesi con sistema sanitario avanzato la sensibilità verso la
problematica del ritardo evitabile delle cure del paziente
colpito da infarto acuto, nei suoi differenti aspetti
(componente preospedaliera, inter ed intraospedaliera).
L’intervallo di tempo tra l’inizio dei sintomi e l’inizio delle
cure viene definito “ritardo evitabile”, nel
quale si identificano il ritardo decisionale, legato al
paziente, il ritardo organizzativo, legato
all’organizzazione del soccorso, e il ritardo ospedaliero
(figura 2). Allo scopo di misurare il ritardo intraospedaliero
alla ricanalizzazione coronarica negli ultimi anni si sono
affiancate altre due definizioni: “door to needle”
(il tempo tra l’arrivo in ospedale e la somministrazione del
farmaco trombolitico) o “door to ballon” (il
tempo tra arrivo e posizionamento del palloncino nell’arteria
coronaria).
Figura 2
Partendo da queste premesse, nella consapevolezza di quanto evidenziato dagli Studi Gissi-1 e 2, Gissi Ritardo Evitabile, e BLITZ 1, 2, e 3, il Dipartimento Cardiovascolare dell’ASL/SA3 ha istituito il R.O.S.A. (Registro Osservazionale Sindromi Coronariche Acute) nell’intento di definire in maniera chiara le dimensioni del problema della S.C.A nel nostro territorio, verificare i percorsi dei pazienti, e conseguenzialmente ottimizzare le risposte organizzative ed il trattamento.
Il Territorio Il territorio coinvolto è quello dell' ex ASL SA/3, che occupa una superficie di 3.080,4 Kmq. a sud della provincia di Salerno e copre la stessa estensione geografica del "Cilento" e del "Vallo di Diano". Si presenta aspro con zone prevalentemente montuose e collinari. Abbraccia 94 comuni della Provincia e conta un'utenza complessiva di 273.670 abitanti. (censimento dicembre 2005). Durante il periodo estivo tale il numero di abitanti nel territorio dell’ASL/SA3 si triplica.
Le donne costituiscono il 51% della popolazione, per un totale di 136.534. La maggior percentuale di donne è tipica della società a più forte invecchiamento, ed è dovuta alla maggiore longevità femminile rispetto a quella degli uomini. Questi ultimi infatti, seppure nascano in numero maggiore, sperimentano una mortalità più elevata fin dall’età più giovane. I soggetti di età superiore ai 64 anni, nel 1999, rappresentano il 21,6% della popolazione risultando pari a 57.687 unità. L’organizzazione sanitaria dell’ex ASL SA/3 era garantita da: 5 Distretti Sanitari, 5 ospedali dove sono attive 5 U.O. UTIC, di cui una sola, quella del P.O. di Vallo della Lucania con sala di emodinamica. La distribuzione della popolazione residente per ripartizione distrettuale assegna al Distretto Sanitario di Capaccio-Roccadaspide 55.910 abitanti (20,9%), al Distretto Sanitario di Agropoli 43.558 abitanti (16,3%), al Distretto Sanitario di Vallo della Lucania 52.784 abitanti (19,8%), al Distretto Sanitario di Polla-Sala Consilina 68.919 abitanti (25,8 %) ed al Distretto Sanitario di Sapri-Camerota 45.928 abitanti (17,2%). Tali percentuali risultano pressoché invariate rispetto all’anno precedente. La viabilità del territorio è servita da due arterie principali: Variante Statale 18, da Agropoli a Sapri, per il Cilento, e, di ultima apertura, il collegamento con il Vallo di Diano, da Sapri a Buonabitacolo; Autostrada A3 Salerno-Reggio Calabria, tratto Petina - Lauria, che interessa il Vallo di Diano; mentre quella interna si snoda su di una fitta rete di Strade Provinciali e Comunali tortuose che collegano i 94 paesi che compongono la nostra ASL.
Materiali e Metodi I dati raccolti e a cui si farà riferimento sono quelli ricavati dal 30 aprile 2007 al 1 maggio 2009 nelle UTIC dell’ex ASL/SA3: Vallo della Lucania, Polla, Agropoli, Sapri e Roccadaspide. Di queste la sola UTIC di Vallo della Lucania possiede un Laboratorio di Emodinamica, purtroppo ancora non attivo in H 24. I Centri coinvolti, grazie al valido contributo dei colleghi delle singole U.O., stanno compilando un registro contenente informazioni su: la tempistica e la modalità di insorgenza dei sintomi, la modalità e i tempi di ricovero, la gestione della fase pre-ospedaliera, il trattamento terapeutico adottato durante il ricovero, il decorso clinico e il follow a 30 giorni ed ad un anno. Il ROSA vuole fotografare nitidamente tutti i pazienti che sono entrati ed entreranno nelle UTIC della nostra ASL per una S.C.A. senza limitazione anagrafica o altri criteri di esclusione. Nel registro sono stati arruolati solo i pazienti con diagnosi confermata, secondo i criteri proposti dalla Commissione congiunta American College of Cardiology – Società Europea di Cardiologia.
S.C.A. - ST “Elevation” Nei 24 mesi del Registro R..O.S.A. le S.C.A. ST “Elevation” sono state prese in considerazioni solo 340 pazienti con S.C.A “ST elevato”. L’identikit dei 304 pazienti con ST “Elevation”, arruolati nel registro in questi ventiquattro mesi, può essere così definito: età media di 66.8 anni (maschi 64.2, femmine 73.1), prevalenza del sesso maschile (70.6%) rispetto al sesso femminile (29.4%), modesto livello di scolarizzazione (diploma scuola elementare per il 47% dei pazienti) (Fig. 2). I pazienti in attività lavorativa sono circa un terzo, per due terzi si tratta di pazienti pensionati.
Tempo Precoronarico Il tempo precoronarico totale presenta un valore medio di 313,5 minuti (d.s. 493,1). Tale parametro è maggiore nelle femmine (325.9 minuti) rispetto ai maschi (309.3 minuti). Se consideriamo la distribuzione in percentile abbiamo: 25° - 85 minuti, il 50° - 142 minuti, 75° - 300 minuti. Il tempo esordio sintomi-arrivo PS presenta un valore medio di 272,6 minuti (d.s. 484,3). Tale parametro è maggiore nelle femmine (274.0 minuti) rispetto ai maschi (272.1 minuti). Se consideriamo la distribuzione in percentile abbiamo: 25° - 60 minuti, il 50° - 115 minuti, 75° - 238 minuti Il tempo arrivo in PS-arrivo in UTIC (ritardo intraospedaliero) presenta un valore medio di 40,9 minuti (d.s. 70,5). Tale parametro è maggiore nelle femmine (51.9 minuti) rispetto ai maschi (37.2 minuti). Se consideriamo la distribuzione in percentile abbiamo: 25° - 10 minuti, il 50° - 18.5 minuti, 75° - 40 minuti. La media del tempo porta-ago (door to needle) 50,2 minuti (d.s. 64.8). Tale parametro è maggiore nelle femmine (58.5 minuti) rispetto ai maschi (47.9 minuti). La media del tempo porta-pallone (door to ballon) 160.9 minuti (d.s. 215.2). Tale parametro è maggiore nei maschi (174.7 minuti) rispetto alle femmine (143.6 minuti). La media del tempo di ischemia è 212.5 minuti (d.s. 314.9). Tale parametro è maggiore nelle femmine (217.9 minuti) rispetto ai maschi (210.9 minuti). Se consideriamo la distribuzione in percentile abbiamo: 25° - 80 minuti, il 50° - 135 minuti, 75° - 220 minuti. Considerando le frazioni orarie del ricovero per SCA con ST elevato, possiamo vedere che il 17.1% dei pazienti si è ricoverata alla prima ora, il 28,2% alla seconda ora rispetto al 34% del GISSI-1, al 49% del BLITZ 1 e il 25 % dell’indagine Campania. Tra la seconda e la sesta ora si ricovera il 42,4% dei pazienti rispetto al 29% del GISSI-1, al 28% del BLITZ 1 e al 34 % dell’indagine Campania; pertanto nella nostra ASL il 77% dei pazienti affetti da S.C.A. ST “Elevation” si ricovera entro la sesta ora, rispetto al 63% del GISSI-1, al 77% del BLITZ 1 e il 59 % dell’indagine Campana. Tra la sesta e dodicesima ora si ricovera 12,2% dei pazienti, rispetto al 14% del GISSI -1, al 10% del BLITZ 1 e il 14 % della Campania. Oltre la dodicesima ora si ricovera il 11,4% dei pazienti rispetto al 23% del GISSI-1, al 14% del BLITZ 1 e il 27 5 della Campania.
Conclusioni Lo scopo del Registro R.O.S.A. è quello di acquisire informazioni sui pazienti ricoverati per S.C.A. presso le U.T.I.C. della nostra ASL SA/3, un vasto territorio a Sud della Provincia di Salerno, con una bassa densità abitativa e con collegamenti spesso fatiscenti, in maniera da definirne l’epidemiologia, verificare i percorsi e l’outcome dei pazienti, conoscere la terapia praticata, studiare il follow up post-evento e conseguenzialmente ottimizzare le risposte organizzative ed il trattamento. I dati di questo primo anno di vita del Registro R.O.S.A., documentano:
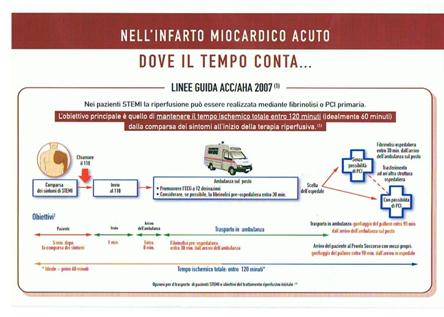
La sfida che la Cardiologia del nostro territorio è chiamata a raccogliere in un prossimo futuro consiste essenzialmente in una razionalizzazione dei percorsi diagnostico-terapeutici del paziente affetto da S.C.A. ottimizzando tempi e modalità di soccorso e intervento medico, e ciò può avvenire soltanto attraverso una adeguata riorganizzazione dei servizi di emergenza, sia territoriali che ospedalieri, quale quella realizzabile con un’adeguata rete integrata di assistenza cardiologia (figura 3), sulla scorta di quanto indicato nei documenti di consenso e di quello che si è realizzato in diverse realtà italiane negli ultimi anni 5-10. “La fase preospedaliera, comprendente il riconoscimento, la diagnosi, il processo di precoce stratificazione del rischio e l’inizio di una appropriata terapia che contempli anche l’esecuzione di una trombolisi extraospedaliera, deve rappresentare la sfida e l’obiettivo dei prossimi anni” (Documento di Consenso ANMCO-SIC, 2002). Questo nella certezza che la sfida al trattamento delle S.C.A. in fase iniziale si combatte innanzitutto in area extraospedaliera e l’abbattimento della mortalità dovuto ai progressi compiuti dalla cardiologia moderna trova un limite nella organizzazione dell’assistenza sanitaria e nella impossibilità di assicurare a tutti i pazienti colpiti da IMA una assistenza adeguata fin dall’esordio della malattia.
Figura 3
Ma indispensabile per poter ottenere i migliori risultati nel trattamento dei pazienti affetti da S.C.A. è quella di creare un sistematico collegamento tra le varie UTIC della nostra ASL, ma soprattutto tra la medicina del territorio e l’Ospedale, queste nostre realtà dovranno crescere e camminare insieme, realizzando tra di loro un “network operativo”, nella consapevolezza che nella concordia le piccole cose crescono, nella discordia le grandi cose finiscono. “A mano a mano che aumentano le nostre conoscenze….le cose diventano sempre più misteriose”
Bibliografia
1) Gregorio G: Il Registro Osservazionale delle Sindromi Coronariche Acute dell’ASL SA 3 Il Cuore Oggi e Domani 2007 Paestum 4-5 Ottobre 2007 Atti
2) Di Chiara A, Chiarella F, Savonitto S, Lucci D, Bolognese L, De Servi S, Greco C, Boccanelli A, Zonzin P, Coccolini S, Maggioni AP; BLITZ Investigators. Epidemiology of acute myocardial infarction in the Italian CCU network: he BLITZ study. Eur Heart J. 2003;24:1616-29.
3) Di Chiara A, Fresco C, Savonitto S, Greco C, Lucci D, Gonzini L, Mafrici A, Ottani F, Bolognese L, De Servi S, Boccanelli A, Maggioni A, and Chiarella F on behalf of the BLITZ-2 Investigators Epidemiology of non-ST elevation acute coronary syndromes in the Italian cardiology network: the BLITZ-2 study European Heart Journal (2006) 27, 393–405
4) Gregorio G, Citro R, Chieffo C, Corsini F, Riccio C, Iacomino M., Serafino M. Epidemiologia delle Sindromi Coronariche Acute in Campania Monaldi Arch Chest Dis 2005; 64: 157-163
5) Marzegalli M., Oltrona L., Corrada E, Fontana G,Klugmann S. La rete per la gestione delle sindromi coronariche acute della Città di Milano:risultati di quattro anni di esperienza e prospettive del network cardiologico preospedaliero e interospedaliero (Ital Heart J 2005; 6 (Suppl 6): 49S-56S)
6) Olivari Z, Di Pede F,Giujusa T, et al. Epidemiologia ospedaliera e caratteristiche di presentazione dell'infarto miocardico acuto con ST sopraslivellato: dati dal registro VENERE. Ital Heart J 2004 suppl 5: 136S .
7) Oltrona L, Mafrici A, Marzegalli M, Fiorentini C, Pirola R, Vincenti A. La gestione della fase iperacuta dell’infarto miocardico con sopraslivellamneto del tratto ST nella Regione Lombardia (Gest-IMA). Ital Heart J Suppl 2005; 6: 489-497.
8) FIC-ANMCO-SIC Documento di Consenso Infarto Miocardio Acuto con ST elevato persistente: verso un appropriato percorso diagnostico-terapeutico nella comunità. Ital Heart Suppl. 2002,3(11): 1127-1164
9) F. I. C. –S. I. C. I. Documento di Consenso La rete interospedaliera per l’emergenza CoronariCa (Ital Heart J 2005; 6 (Suppl 6): 5S-26S)
10) Gregorio G. S.C.A, dalle dimensioni del problema alle risposte organizzative. Atti del Convegno Le Sindromi Coronariche Acute. Paestum 11 novembre 2004.
|