|
SINDROME METABOLICA E RISCHIO CARDIOVASCOLARE
Carmine Riccio Marco Malvezzi Caracciolo
U.O. Cardiologia Riabilitativa A.O. San Sebastiano Caserta
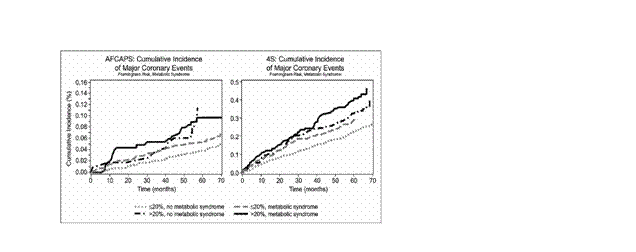
Negli ultimi decenni nei paesi industrializzati, tra cui l’Italia, si è osservata una progressiva modificazione dello stile di vita che ha determinato una esposizione maggiore ad alcuni fattori di rischio cardiovascolare. In particolar modo si sta verificando un costante incremento della percentuale dei soggetti in soprappeso o francamente obesi, e questo dato è presente sia nei maschi che nelle femmine. Si sta assistendo ad una vera e propria epidemia con dati che sfiorano il 40% di soggetti affetti da obesità della popolazione adulta negli Stati Uniti. La situazione italiana per quanto meno drammatica è comunque preoccupante: dai dati dell’Osservatorio Epidemiologico Cardiovascolare (OEC) condotto dall’Istituto Superiore di Sanità e dall’Associazione Nazionale Medici Cardiologi Ospedalieri (ANMCO) nell’ambito del progetto CUORE si calcola che il 18% dei maschi ed il 22% delle donne sia obeso.Questi dati confermano l’elevata prevalenza dell’obesità nella popolazione generale, ma l’elemento più preoccupante, come emerso dallo studio INTERHEART, è la correlazione dell’obesità con l’incidenza di eventi coronarici maggiori. Al di là di questo studio, negli ultimi anni si erano succedute numerose evidenza sulla correlazione tra obesità ed altri fattori di rischio cardiovascolare, come diabete mellito, ipertensione arteriosa. La frequente coesistenza di questi fattori nello stesso paziente ha indotto il mondo scientifico ad ipotizzare l’esistenza di una vera e propria sindrome, la cosiddetta sindrome metabolica, a cui l’OMS e soprattutto l’ATP III hanno conferito dignità nosografia, definendola come una costellazione di fattori tra cui l’obesità rappresenta un perno centrale. Come si evince dalla tabella, ai fini della diagnosi di SM, è stata preferita l’obesità di tipo addominale, che meglio si correla alle alterazioni lipidiche e glucidiche alla base dell’aumentato rischio cardiovascolare. Per quanto concerne il successivo sviluppo di diabete nei soggetti obesi, come si evince da alcuni studi, tra cui uno studio cinese condotto su 2893 soggetti e dall’Health Professional Follow up Study su 27270 soggetti, il semplice calcolo dell’indice di massa corporea non ha mostrato correlazione o, comunque, è risultato inferiore al valore predittivo dell’obesità addominale, valutata con il semplice strumento della misura della circonferenza vita. Sono stati condotti quindi nuovi studi ad hoc, i cui risultati sono ancora in corso, e rivalutati i dati di grandi trails degli anni scorsi, per valutare l’impatto della sindrome matabolica sul rischio cardiovascolare (fig.1) Alla luce di questi dati si è sviluppato, in questi ultimi anni, un acceso dibattito sul ruolo della SM come fattore di rischio indipendente per la genesi delle malattie cardiovascolari. Per quanto le premesse fossero suggestive, sta prevalendo una posizione piuttosto critica che nasce dalla considerazione che un’eventuale riduzione del rischio sia dovuta all’intervento sui singoli fattori piuttosto che sull’intervento sulla SM. Ma altri punti sono oggetto di discussione e in particolare
Tabella I Criteri dell’ATP III per la diagnosi di Sindrome Metabolica
Figura 1
: • Non vi è consenso generale sulla definizione, con visioni diverse tra il mondo dei diabetologi e quello dei cardiologi • I criteri individuati e i cut-off sono opinioni di esperti autorevoli ma non sono al momento basati su evidenze certe • Il fattore etnico incide in modo importante • Il livello di rischio cardiovascolare associato alla “sindrome” non sembra essere maggiore della somma dei livelli di rischio associati ai singoli fattori • Ha senso tenere il Diabete nella diagnosi di SM? L’aggiunta della SM aggiunge qualcosa in termini di predizione del rischio cardiovascolare ad un paziente affetto da diabete? • L’approccio terapeutico alla sindrome non appare diverso da quello relativo a ciascuno dei singoli fattori e questo, da un punto di vista clinico, sembra essere il limite maggiore. • La scarsa sensibilità dei criteri diagnostici di SM conferirebbe questa sindrome a circa un quarto della popolazione adulta
In considerazione di questi e di altri punti di discussione, lo stesso Mike Mitka, considerato il papà della SM, pubblicò nel 2005 su JAMA una riflessione critica in cui poneva in dubbio il ruolo della SM come fattore di rischio cardiovascolare indipendente ed additivo. Ma sicuramente la SM ha avuto il grande merito di stimolare l’attenzione del mondo cardiologico verso un quadro metabolico di elevato rischio cardiovascolare dove, come detto in precedenza, l’obesità riveste un ruolo centrale. L’obesità rappresenta il classico esempio di una condizione clinica sfavorevole a cui concorrono fattori genetici e stili di vita incongrui, quali un errato regime alimentare ed una eccessiva sedentarietà. Studi recenti hanno dimostrato come nei soggetti obesi presentino alcune alterazioni biochimiche e metaboliche, come alti valori di Colesterolo LDL, bassi valori di HDL, elevati valori di fibrinogenemia, elevati valori di proteina C reattiva e di citochine proinfiammatorie. Tutte queste condizioni favoriscono lo sviluppo di disfunzione endoteliale e di insulinoresistenza, , a sua volta capace di generare molte delle alterazioni metaboliche caratteristiche dell’obesità. Quale che sia il primum movens nella genesi del quadro metabolico che contraddistingue i pazienti obesi, il dato di fatto è l’elevato profilo di rischio cardiovascolare che li contraddistingue. La gestione clinica dell’obesità è stata finora finalizzata al controllo dei fattori di rischio ad essa associati. Vi sono evidenze che una riduzione del peso del 5-10% si associ ad una riduzione dei valori pressori, glicemici, ad un miglioramento del quadro lipidico con una riduzione del colesterolo totale ed in particolare del C-LDL e dei trigliceridi, una riduzione dello stato pro-infiammatorio e pro-emocoagulativo cronico. Inoltre una riduzione progressiva e costante del peso corporeo si associa d una riduzione della progressione del diabete mellito già conclamato e ad una riduzione dei casi di nuova insorgenza. Ancora oggetto di discussione è se la riduzione degli eventi cardiovascolari che si associa con una riduzione del peso corporeo sia dovuta in primis all’effetto sul peso corporeo, ma su questa ipotesi mancano al momento evidenze, o piuttosto sia dovuto in maniera indiretta agli effetti metabolici dapprima citati. Sta di fatto che è ormai tempo affinché anche i cardiologi si muniscano del classico metro da sarto per valutare la circonferenza vita dei loro pazienti al pari di altri fattori di rischio, quali la pressione arteriosa, i valori lipidici e glicemici e l’abitudine al fumo. L’intervento dovrà essere rivolto in due direzioni:
Ma per ottenere successo e soprattutto per rendere questi interventi sullo stile di vita duraturi e non episodici è indispensabile sviluppare un alleanza terapeutica con il paziente utilizzando le tecniche di counceling motivazionale che portino il paziente a raggiungere l’aderenza ai suggerimenti del medico. Ad esempio, quando si parlerà di alimentazione conviene partire dalla conoscenza delle abitudini e dei gusti alimentari del paziente, invitandolo come primo approccio a ridurre le porzioni dei piatti. Per l’attività fisica i suggerimenti dovranno tenere conto dell’età del paziente, della sua attività lavorativa, del posto dove vive, per poterlo indirizzare verso un’attività a lui gradita, ma soprattutto compatibile con la sua vita di tutti i giorni. Tra qualche mese, dopo aver superato la fase di sperimentazione clinica, saranno disponibili farmaci per l’obesità, appartenenti alla famiglia degli inibitori degli enocannabinoidi, di cui il rimonabant rappresenta il prototipo. Se mantengono le promesse sperimentali e soprattutto se dimostreranno una buona tollerabilità clinica, potranno costituire un valido supporto per l’intervento sul paziente obeso, i cui caposaldi, comunque dovranno essere sempre rappresentati dagli interventi sullo stile di vita. Ma è ovvio che l’intervento farmacologico nel paziente obeso è generalmente più complesso ed indirizzato alla correzione dei fattori di rischio che ne caratterizzano il quadro cardiometabolico, utilizzando statine, farmaci per il controllo dei valori pressori ed ipoglicemizzanti
Conclusioni Il dibattito scientifico sulla SM ha stimolato il mondo cardiologico a prendere coscienza del problema obesità, la cui dimensione ha raggiunto dimensioni impressionati in tutto il mondo occidentale ed anche in Italia. L’intervento sul singolo paziente è destinato a naufragare se non supportato da una adeguata campagna di informazione che evidenzi i rischi che l’obesità comporta in termini di mortalità e morbilità cardiovascolare capace di sensibilizzare la popolazione ad assumere stili di vita idonei a mantenere un adeguato peso corporeo.
|